食物アレルギーについて

目次
1. 乳幼児の食物アレルギー
アレルギー用人工乳
2. 小児期以降の食物アレルギー
口腔アレルギー症候群(OAS)
食物依存性運動誘発性アナフィラキシー(FDEIA)
マダニと牛肉アレルギー
アニサキス
お好み焼き粉のダニ
3. 食物アレルギーを伴った乳幼児アトピー性皮膚炎の食物制限の問題点
アトピー性皮膚炎の食物アレルギーは、乳児期と小児期以降では、その内容、症状、考え方においてかなり異なっています。
乳児期は、食べていないことの栄養の問題、成長に対する影響、食べることによるじんま疹を主体とした症状、離乳食の与え方、制限された食物の解除のやり方などが問題となります。
とくに、何らかの食べ物アレルギーを経験していると、お母さんは、食べさせるのが怖くなります。
アレルギーがあまりにも強いために、ほんの少し食べただけで、アナフィラキシーショックのようなひどい症状が現れるときは、その食べ物の制限を解除するのは無理です。
それほど強い症状が出ないときは、成長とともに、少しずつ加工品から食べていくと、ほとんどの場合、制限された食物を食べられるようになります。
むしろ解除する時期が遅れると、その食品が嫌いになり、食事の内容が偏ることになります。
いずれにせよ、乳幼児期の食物アレルギーは、
1. いつまで、どの程度の食物制限を続けるか、
2. いかにして制限された食物を解除するか、
ということに要約されます。
しかし、小児期以降の食物アレルギーは、乳幼児のそれとはかなり違ってきます。
まず、食物アレルギーの中には、乳児期から症状が継続しているものがあります。
小学生ころになっても、相変わらず食べてじんま疹などのはっきりした症状があるものについては、ますます解除が難しいことが多いのです。
しばしば、解除しても大丈夫な状態にもかかわらず、やみくもに制限を続けていることがあります。
このときは患者が嫌いなだけだったり、食べたとき軽いアレルギー症状がその食品を嫌いにさせていることもあります。
ところが、アトピー性皮膚炎が少しずつよくなって、アレルギー性鼻炎などが表面に現れる中学生ころから、それまで大丈夫であった食べ物によってアレルギー反応を生じてくることがあります。
このタイプのアレルギーは、しばしばショックのような強いⅠ型アレルギーを示すことがあります。
運動その他で症状がでたりでなかったりするために、社会生活にもいろんな影響を及ぼします。
そうはいうものの、食べるものが人の体を作るという考え方があります。
実際のところ、患者さんの多くは、糖尿病や高血圧、高脂血症などの内科疾患だけでなく、湿疹やじんま疹もまた、食べ物のせいと考えてしまう傾向にあります。
確かに現代人は、農薬、添加物、重金属を多量に食べており、それらによって一種の食物アレルギーの症状が起きている可能性はあります。
食物アレルギーは、妊娠中の母親を含めて、幼少期から高タンパクのものを過剰に取りすぎるからとか、あまりにも栄養過多になっているからという意見もあります。
同じ食物を取りすぎるとそれのアレルギーになりやすいという意見もあります。
ただし、これらの意見は医学的な証明がなされていません。
湿疹がよくならないのは食べ物のせいと、短絡的に考えがちです。
そんなふうに書いてある家庭医学書もたくさんあります。
しかし、原因と合併ははっきり区別しなければなりません。
食物アレルギーがあるからといって、必ずしも食物アレルギーが湿疹の原因とは言えません。
単に食物アレルギーが合併しているに過ぎない可能性の方が高いのです。
食物アレルギーで果たして湿疹の悪化があるのかということに対しても、医師の間で意見の違いがあります。
食物アレルギーによる症状は、じんま疹様の発疹が主なものです。
引っ掻くことで湿疹の悪化はあっても、ほとんどの場合炎症反応を伴った湿疹は生じないと考えられます。
といものの、食物のアレルギーが、食べてから数時間過ぎてから現れる場合があります。
遅発型反応と呼ばれています。
昼間ホコリやダニを吸入して、夜間に喘息発作を起こす現象と似ています。
遅発型反応は多少とも炎症を伴っているために、抗アレルギー剤の内服だけでは対応ができないことがあります。
このような反応は、即時型のIgE抗体やRAST値とは無関係で、免疫担当細胞である白血球それ自身が炎症に関わっていることがあります。
一方、近年、タンパク質が胃腸に達して、消化されて、タンパク質がいくらか分子量の小さいタンパク質やペプチドで、アレルギーが起きているという意見があります。
加水分解小麦がそれの代表ですが、他にも大豆や魚介類、獣肉類(牛肉、鶏肉など)などでも見られます。
魚の場合は加水分解コラーゲンが原因として疑われます。
いずれにせよ、かなり多数の加水分解されたタンパク質が、化粧品・ハンドクリーム・シャンプーリンスなどにもちいられています。
これら加水分解タンパク質により経皮感作されたために、その原料の食物アレルギーが起きている可能性があります。
1.乳幼児の食物アレルギー
確かに、乳児期のアトピー性皮膚炎は、かなりの割合で食物アレルギーが見られます。
まだ離乳食で何も食べていない母乳栄養児であっても、あごや頬部、あごの下などにびらんを伴った湿疹があれば、たいてい何らかの食物アレルギーを伴っています。

卵だけでなく、いろんな食物にアレルギーがある10カ月乳児の顔面の発疹です。
IgE612、RAST(卵白235、牛乳35.6、小麦0.45、大豆6.87、米29.8、犬20.8)、IgG435、IgA22、好酸球数1120。
卵は制限していますが、米や小麦や大豆など検査陽性になっているものを食べているために、強い紅斑が生じています。
検査していないもので陽性が隠れている可能性があり、初めて食べるものを大量に食べるのは危険です。
検査陽性で、食べると症状ができるものをすべて制限すればよくなりますが、そうなると食べるものがなくなります。
この程度症状が強くなると、ひどい症状ができるものだけでも食べるのを控えた方がよいかもしれません。
ちなみに歯は上下に2本ずつで、6カ月ころから月に1本ずつの割合で増えることを考えると、歯の発達は正常です。
私に対して不安から泣いており、人見知りがあり、精神的発達も正常です。
左口角下方のびらんが広がらないか心配です。
一般に、卵によるものが最も多く、卵、牛乳、小麦、大豆、米は5大アレルゲンと呼ばれています。
魚、肉、エビ・カニ類、ソバ、果物などのアレルギーもしばしば見られます。
食物のタンパク質が原因になっていることが多いと思われますが、タンパク質が比較的少ない野菜や果物でも見られます。
生焼けのシイタケで起こるシイタケ皮膚炎のようなものもあります。
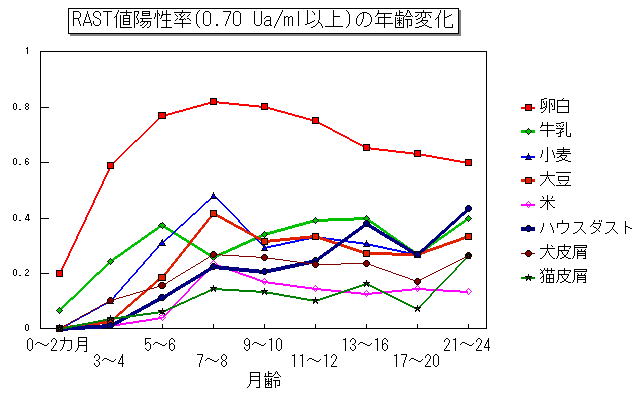
卵白に対するRAST値は離乳食前の生後3~4カ月ですでに60%が陽性(0.70Ua/ml以上)になっています。
7~8カ月には最大となり、陽性は80%を越えますが、その後少しずつ減少します。
(1)卵
原因食物は、人工乳を用いている乳児では卵が最も多いようです。
母乳栄養児では、卵の他に、人工乳すなわち牛乳アレルギーも多く見られます。
いずれも、症状はじんま疹です。


卵アレルギーの強い乳幼児が、間違って卵を食べると、まず食べた直後から口囲や顔面に、かゆみのある紅斑が現れます。
のどにアレルギー反応が起きると、咳がずっとつづきます。
それがひどくなると、呼吸困難がおきることがあります。
舌が腫れたり、眼が開かないくらいに腫れることもあります。
その後、全身にじんま疹症状が、かゆみを伴って広がります。
一度に大量に摂取すると、アナフィラキシーショックも起き、入院して、ボスミンを皮下注射し、ステロイド剤の点滴という事態になります。
ショックがおきると、血圧が低下し、脈が触れなくなり、紫色になってチアノーゼが現れます。
というものの、食べた量と患者のアレルギーの強さにもよりますが、多くは、病院にやってきた頃には症状がかなり落ち着いていることも多いようです。
加熱していないもののほうが、症状が強い傾向があります。
加熱でアレルギーが強くなる食品もあります。
卵も、生卵の方がアレルゲン性は強くなっています。
牛乳では加熱したもの方がアレルギーが強いことがあります。
卵のアレルギーは白身が最も強く、黄身は大体白身の1/10くらいの強さ、鶏肉はさらに1/10くらいになっています。
鶏肉で強いアレルギーがみられた患者さんは、之まで経験がありません(強い卵アレルギーがあるときは用心は必要ですが)。
卵の加工品を食べて何ともなくても、生卵や卵の多い食品が口の周りについて、結構赤くなることがあります。
おなかの中で卵の蛋白質が消化されて、アミノ酸になれば、アレルギー反応は起きません。
卵のタンパク質が、口腔粘膜や食べこぼして口囲の皮膚から吸収されると、かゆみを伴って、じんま疹反応が起こります。
とくに、ケーキなどを手づかみで食べていて、たまたま眼に入ると、ひどい状態になります。

卵アレルギーの強さは、RAST値が参考になります。
ただし、数値だけがそのまま症状に相関するわけではありません。
確かに、数値が高いほど強い症状になることは多いのですが、低いものでも強い症状が現れることがあります。
RAST値が低い数値でも、
①卵を完全に制限しているとき、
②IgE-RIST値(総IgE)が高くないとき、
たまたま卵を食べて強い症状が現れるようです。
卵の場合、卵白が最も抗原性が強く、卵黄、鶏肉の順にアレルギーが弱くなります。
卵白アレルゲンは、オボアルブミン54%やオボグロブリン8%の他に、オボトランスフェリン12%、オボムコイド11%、オボムチン3%、リゾチーム3%などで構成されています。
これらの中で、オボムコイドは20%程度糖を含むトリプシンインヒビターで、アレルゲンとしてはきわめて熱で変性しにくくなっています。
これにアレルギーがあると、加熱しても抗原性は減らないという意見があります。
食物アレルギーが非常に強いと、それが皮膚にほんの少しついただけで真っ赤になることがあります。
なべやまな板にほんの少し残っていただけで、症状が出ることがあります。
乳幼児で食物アレルギーが強いときは、患者さんの調理用具や食器は別にした方がよいと思われます。
患児に卵アレルギーがあるとき、母乳を与えている母親も卵を制限したほうがよいかという質問はよくあります。
確かに、妊娠中や授乳中に卵を制限したほうがよいという報告はあります。
以前、羽曳野病院で、卵アレルギーの患児の授乳中の母親を、卵制限する群と卵制限しない群に分けて患児の症状の変化をみたことがありました。
結果は2群に統計的有意差はなく、母親が卵を制限するしないは患児の湿疹には関係ないという結論でした。
ふつう母親が卵を完全制限すると、世の中の食品の半分以上が食べられなくなります。
たまにはおいしいケーキを食べてみたいということもあり、つねに卵が入っているのではと疑心暗鬼にもなり、結局は母乳をやめてしまう母親を多数みています。
とくに、母乳を人工乳に変更したとき、牛乳アレルギーがあると、とても厄介なことになります。


卵だけでなく、牛乳や小麦まで母親に制限を強要するのは無理な話です。
私は外来では、患児の卵アレルギーのレベルにもよりますが、母乳栄養の母親については、1日何個も卵の現物とらないように注意するものの、むしろふつうに食生活するようにとすすめてます。
とにかく、母乳から移行する卵程度では症状に大きな変化はありません。
(2)牛乳
牛乳アレルギーは主にカゼインで起こります。
乳清蛋白質であるβ-ラクトグロブリンやα-ラクトアルブミンでもアレルギーが見られます。
ラクトフェリンについてはRAST値を検査できないために、アレルギーの有無は分かりません。
ラクトフェリンは母乳に多く含まれ、これはむしろ生体防御機能に関与しているといわれています。


カゼインは牛乳タンパク質のおよそ80%を占めています。
主に3種類、αsカゼイン、βカゼイン、κカゼインから構成されています。
カゼインの細かい項目について、アレルギーがあるかどうか検査することはできません。
乳清タンパク質は牛乳タンパク質の約20%を占めています。
β-ラクトグロブリンは乳清蛋白質のおよそ50%を占めています。
酵素で分解しにくく、分解されないまま吸収されたとき、アレルギーの原因となります。
α-ラクトアルブミンは、乳清蛋白質のおよそ20%を占めています。
卵白リゾチームと一次構造が似ていて、アレルギーについても交差反応性がある可能性があります。
またS-S結合が多く、比較的加熱変性しにくいようです。
卵アレルギーがあっても鶏肉は大丈夫であることが多いのと同じように、牛乳アレルギーがあっても牛肉は食べられる例は多いようです。
牛乳アレルギーは他でも書きましたが、100%母乳栄養児に多く見られます。
それだけに、足りなくなって、人工乳を追加したいとき困ることになります。
乳児期からいずれ保育所に入れる予定があるときは、最初から混合栄養にするか、ふつうの人工乳でそだてることを勧めています。
なお、混合栄養にすると、母乳が少しずつでにくくなるようです。
人工乳がアレルギーで飲めないときは、アレルギー用のミルクを用いるしかありません。
アレルギー用人工乳には、以下のようなものがあります。
①.牛乳を酵素で分解したもの。
牛乳の抗原性は残っているため、アレルギーが強いと使えないこともあります。
完全な合成品よりも飲みやすいですが、おいしくないことには変わりありません。
のんで患児が下痢するときは、少しうすくして試してもよいでしょう。
乳糖や大豆も含まれていません。
ニューMA-1、MA-1・mi(以上森永乳業)、ミルフィーHP(明治乳業)。
②.全くの合成品でミルクに似せたもの。
これがミルクかというほど、おいしくありません。
アレルギーが強ければ、これを用いるしかないかもしれません。
合成品であるための長期的な栄養や免疫の問題があるかもしれません。
エレメンタールフォーミュラ605Z(明治乳業)。
③.大豆で代用したもの。
味はともかく、必須アミノ酸の含硫アミノ酸が少なく、大豆のアミノスコア82を考えると、長期的には栄養が心配です。
乳糖を含まないため、母乳栄養児の乳糖不耐症に対するものと考えた方がよいかもしれません。
また安価でよいようです。
ボンラクトi(和光堂)。
④.少し牛乳を処理して、健康によいとうたったミルク。
牛乳アレルギーの強い患者さんには使えませんが、ごく軽い患者さんにはよいかもしれません。
E赤ちゃん(森永乳業)
どれを選択するか難しいところです。
牛乳アレルギーがあるときは一番よいのは、とにかく母乳でがんばることです。
保育所その他でみてもらう必要があり、どうしても人工乳に頼るなら、MA-1・miかミルフィーHPのどちらかということになります。
でている母乳をやめて605Zにするのは、患児がとても気の毒です。

(3)大豆
羽曳野病院での経験ですが、日本人はなぜか米や大豆アレルギーは多くありません。
それだけに、これらがたとえ検査値が陽性でも、アレルギー米などに変更したりはせず、積極的に食べることをすすめています。
確かに大豆でアレルギーを起こす例はまれにありますが、きわめて少ないようです。
というものの、大豆のアレルギーが全くないわけではありません。
昔は、豆腐の入った味噌汁やしょう油をかけた漬け物が朝食の定番でした。
最近は、トーストにバナナだけなどという朝食も少なくありません。
食物アレルギーは食べていると起こりにくいと考えると、水戸の人を除けば、大豆のアレルギーも起きやすい状態になっています。
たとえば、しょう油が顔に付くと赤くなって、かゆくなるという乳幼児が結構多数みられます。
これは、たいていは、しょう油に含まれる塩分(17%程度、減塩タイプには10%以下のものもあります)が、顔面に刺激反応を起こしたもので、必ずしもアレルギーではありません。
しょう油は、脱脂した大豆と、わざわざタンパク質の多い外側部分の小麦を原料として、耐塩性乳酸菌と麹菌で発酵させたものです。
乳幼児の場合は、当然のことながら、大豆や小麦、麹菌(Aspergillus アスペルギルス)のタンパク質による接触じんま疹も起きます。
その接触じんま疹を繰り返していますと、炎症反応が加わって湿疹にもなります。
ただし、大豆や小麦のタンパク質は、本来麹菌のプロテアーゼでほとんど分解されて、ペプチドやアミノ酸になっているはずですが・・・
味噌の場合は、大豆を含まない米味噌や麦味噌もあります。
八丁味噌のように大豆主体の豆味噌もありますが、米味噌や麦味噌、麦味噌を混合した混合味噌もあります。
発酵には、麹菌(Aspergillus アスペルギルス)、酵母(イースト)、乳酸菌などが出すタンパク分解酵素や糖分解酵素が関与しています。
納豆は、主に小粒大豆を蒸煮し、納豆菌で発酵させたものです。
納豆菌Bacillus natto は、耐熱性の芽胞(spore)をつくるグラム陽性細菌(桿菌)です。
種菌を混ぜて、100℃で10分程度加熱処理すると、雑菌が除かれ、残った納豆菌の胞子が発芽します。
それでも他のBacillus属の細菌や納豆菌ファージは混入する可能性があります。
納豆にできる粘質物は、グルタミン酸のポリペプチドとフラクトースが重合したフラクタンの混合物です。
納豆の熟成が進むとポリペプチドの割合が増えて、フラクタンの割合が低下します。
グルタミン酸のポリペプチド(ポリガンマグルタミン酸PGA)は、70%をD型のグルタミン酸が占めています。
納豆は製品として加熱処理されていないために、製品中には大量に生きた納豆菌がいます。
私は細菌に対して免疫力を高めるために、ヨーグルトや納豆の摂取を勧めています。
ただ、納豆菌は、枯草菌(Bacillus subtilis)と同類のものであり、耐熱性の簡単に死滅しない芽胞菌が腸管内で増殖することを考えると、余り免疫の低下した乳児や成人には好ましくない可能性があります。
大腸で繁殖した納豆菌が大豆を分解し、生じたPGAやフラクタンが遅発型の大豆アレルギーを起こす可能性があります。
クラゲに刺された成人が納豆アレルギーによるアナフィラキシーショックを起こした症例が報告されています。
クラゲに含まれるポリガンマグルタミン酸(PGA)による経皮感作が原因とのことです。
このPGAによる納豆アレルギーは多くは遅発型アレルギーで、時間がたってから発症しています。
運動その他増悪因子が介在している可能性があり、PGAによるFDEIAの可能性があります。
豆腐は、豆乳に凝固剤を加えて凝固したものです。
凝固剤は、塩化マグネシウム、塩化カルシウム、硫酸カルシウム、グルコノデルタラクトン(GDL) をそれぞれ配合して用いられています。
GDLはきぬこしやパック豆腐に広く用いられています。
大豆には、およそ35%のタンパク質が含まれています。
含硫アミノ酸のメチオニンがやや少ないことを除けば、小麦タンパクよりも優れたタンパク質です。
このタンパク質の大部分は貯蔵タンパク質が占めています。
大豆は、貯蔵タンパク質の他に、
トリプシンインヒビター(トリプシンは蛋白分解酵素、インヒビターはそれの阻害剤ということ)、
ヘマアグルチニン(レクチンとも呼ばれ、血液を凝集させる作用がある)、
リポキシゲナーゼ(脂肪酸がこれで分解されるとヘキサナールが生成され、不快臭を発生する)、
アミラーゼ(デンプン・グリコーゲンなど多糖類分解酵素)、
ウレアーゼ(尿素を加水分解して二酸化炭素とアンモニアにする酵素)、
大豆サポニン(約0.5%含まれる配糖体の一つ)、
イソフラボノイド(フェノール系化合物で、ゲニスチンやダイジンがそれぞれ0.15%、0.007%含まれる)
などの生理活性物質を含んでいます。
これらは、加熱すると、アレルギー的な抗原性はともかく、生理作用は失活します。
しかし、低温で脱脂された大豆には、これらの活性が残った成分が残っていることがあります。
その後の加熱が不十分なとき、問題になります。
ちなみに、大豆には20%程度の割合で脂質が含まれています。
脂質の80%くらいを不飽和脂肪酸(リノール酸55%、オレイン酸34%くらいです)が占めています。
そのために酸化されやすい傾向があります。
大豆は、また、ホスファチジルコリン(レシチン)やホスファチジルエタノールアミンなどのリン脂質も比較的多く含んでいます。
21世紀になり、それまで見られなかった大豆アレルギーが学会報告されるようになりました。
豆乳を飲んでアナフィラキシーショックなどという患者は、以前はいませんでした。
わたしは、大豆のアレルゲン性が変化してきたせいと考えています。
そんな抗原性を変化させたものの一つが、遺伝子組み換えです。
遺伝子組み換えした大豆は用いていませんと、わざわざことわっている豆腐などの大豆製品がほとんどです。
しかし、実際には、少しずつ遺伝子組み換え大豆が増えているのです。
同じことは、小麦や米など他の食品にもあてはまります。

食物アレルギーの強い7カ月のアトピー性皮膚炎患児です。
母乳栄養です。
IgE179、RAST(卵白10.2、牛乳13.6、小麦3.89、大豆0.77、米<0.34、タラ0.46、犬1.96)、IgG445、IgA20、白血球数13900、好酸球数1740。
頬部、口囲からアゴにかけて紅斑がみられます。
不安から左手を口の中に入れて、その時親指が頬に当たって、湿疹がひどくなっています。
眼の周囲も紅くなっています。
その後市販の食べ物を食べて発疹ができたことがあります。
(4)小麦
一方、小麦のアレルギーは、結構多く認められます。
小麦タンパクは、水溶性タンパク質と不溶性タンパク質に分けられます。
水溶性タンパク質にはアルブミン類とグロブリン類があります。
パン屋さんの喘息として知られている Baker's athemaは、このアルブミンを吸い込むことが原因とされています。
アルブミン類のα-アミラーゼ/トリプシンインヒビターやLipid transfer protein (LTP)で起きるといわれます。

不溶性の糖タンパク質は、グルテリンとグリアジンから構成されています。
この二つが様々な割合で混合されて、いわゆる小麦タンパクであるグルテンとなります。
グルテリンにはグルタミンが多く含まれています。
アレルゲンとなる部分(エピトープ構造)と同じものがあちこちにあり、加工によって抗原性が減りにくい理由にもなっています。
このグルタミンがトランスグルタミナーゼでグルタミン酸に変化すると、抗原性が増加します。
グリアジンはα、β、γ、ωオメガの4種に分類されます。
グルテニンよりグリアジンの方が強いアレルギーが起きるといわれています。
後述していますFDEIAについては、しばしばω5-グリアジンが抗原になっています。
小麦は、米以上に主食として、パンや麺類に用いられています。
同時に、お菓子やケーキなどいろんな食品に含まれているだけに、食べて症状が出ると大変です。
それだけに、検査陽性だけで制限するのは考えものです。
反応が強くなければ、薄力粉の製品、たとえばうどんなどを用いて、少しずつあたえて慣らしたいものです。
一度完全制限してしまうと、適当な加工品がないために制限解除が大変です。
小麦蛋白のグルテンは、強力粉(パンやパスタ)になると、高次構造として抗原性が高まるためにアレルギーを起こしやすくなります。

なお、米や小麦は、胚芽の部分にアレルギーが強くあらわれることがあります。
逆に、精米が進んだために、かえって米や小麦のアレルギーが登場し、またイネ科の花粉症が多くなったと、私は考えています。
小麦アレルギーで小麦製品が食べられないとなると、どうしてもお米ばかりになります。
たまにはウドンやパスタを食べたいときは、米うどんや米粉パスタが市販されています。
なお、お茶のしずくセッケンで話題になった加水分解小麦については、接触皮膚炎・接触じんま疹のところで説明しています。


(5)牛肉・豚肉
牛肉や豚肉のアレルギーはあまり見られないようです。
鶏肉もそうですが、肉類の蛋白質がアレルギーに関与している患者は多くありません。
それでも全くないわけでもなく、最初食べるときはごく少量から始めた方が無難です。
他でも述べていますが、犬や猫のアレルギーが多いのは、日本人は犬や猫を食べていないからと言われています。
腸管免疫が侵入した異物を受け入れる状態(トレランス)に関与しているということは、いつも食べている小麦蛋白であっても皮膚から浸入すればアレルギーを引き起こす可能性があることを示しています。
近年、マダニに刺された患者さんに、牛肉・豚肉、魚肉などのIgE型のアレルギーがみられることがあるという報告があります(小児期の食物アレルギーのところのコラムを参照して下さい)。


(6)魚
一方、魚類については、恐らく内臓など魚の免疫系の成分も含めて食べるために、アレルギーは起こりやすくなります。
乳児はタラのような白身魚の固まりから始めるのがよいのかもしれませんが、私はシラスやチリメンジャコから始めるように指導しています。
卵アレルギーがある患者さんは、魚卵(イクラなど)にもアレルギーがある場合があります。
イクラは生卵ですので、しばしば全身のじんま疹症状に加えて、ショックに近いアレルギーが出ることがあります
| 食物アレルギーの症状 |
| (1).食後30分以内に、まず口の周り、顔、くび、胸などにかゆみを伴って赤い発疹(蕁麻疹)が見られます。 症状が強ければ、口唇や眼や舌がはれたり、嘔吐、咳やときに呼吸困難などが現れます。 (2).30分~1、2時間程度過ぎると、腸管からアレルゲンが吸収されて、全身にかゆみのある蕁麻疹が見られます。 非常に症状が強くなると、呼吸困難や血圧低下などのショック状態になることもあります(アナフィラキシーショック)。 (3).症状がおさまってから、食後数時間後、かゆみや発疹が現れる場合があります(遅発型反応)。 (4).2、3日後に湿疹が現れる場合がありますが、食事が原因かどうかはっきりしないことが多いと思われます(遅延型反応)。 |
(7)食物アレルギーの検査
食物アレルギーは、それを食べて、症状が現れることによって診断できます。(誘発試験)
実際、食べさせることが危険であるために、検査ができない(特に開業医の外来では)ことも多いようです。
 誘発試験
誘発試験そのために、血清のRAST値や患者の皮膚を使った皮内テスト、スクラッチテスト、パッチテストを参考にすることになります。
ところが、これらの結果をそのまま、うのみにできないことがあります。
というのも、それらが陽性であっても、必ずしも食べられないわけではないからです。
一方、食品の中には、RAST値が陽性でなくても、非常に強いアレルギー症状が起こるものがあります。
その代表がソバです。
ソバは、RAST値が正常でも、ショックなどの強い症状が現れる場合が多く、血液検査では食べられるかどうか判定できません。
当科でもソバの採血検査は信用ができないということでやっていません。
ソバの皮膚テストでショックを起こすことがあり、皮膚テストもやっていません。
ソバのアレルゲンは、プロラミンスーパーファミリーに属する2S-アルブミンが主な要因といわれています。
システイン残基が8個もあり、さらに4個のS-S結合があるためにペプシンでは消化しにくいために抗原性が強くなっています。
プロラミンスーパーファミリーは種子貯蔵タンパクであり、これに属する抗原としては、他に、ゴマ、カシューナッツ・ブラジルナッツなど多数の食物があります。
ソバのように特定のエピトープに対してモノクローナル型のIgE抗体ができているものは、他に、エビ・カニ、魚類などがあります。
ソバとウドンを同じところで湯がいているウドン屋さんで、ウドンを食べるのは、ソバアレルギーがあると非常に危険な場合があります。
隣の席で食べていたエビフライでかゆくなったというエビアレルギーの患者も経験しています。
乳幼児の食物アレルギーは、一般に、はじめて食べた食品や久しぶりに食べたもので出やすい傾向があります。
そのために、完全制限しているときは、アレルギーが強ければごく微量でも十分注意を払う必要があります。
また、それまで食べていても、しばらく完全にやめていると、もう一度食べたときに強い症状が出ることがあります。
たとえば卵アレルギーがあるとき、それまで平気で食べていても、2週間(時に1週間)以上全く食べないでいると、久しぶりに卵製品を食べたとき、とんでもない症状がでることがあります。
制限されている食物が、思いも寄らないものに含まれていることがあります。
塩化リゾチームは、痰を出しやすくする薬として風邪薬の中に含まれることがあります。
これは、上記の鶏卵の成分であり、卵アレルギーがあると蕁麻疹症状が現れることがあります。
メイアクトという抗生剤にカゼインナトリウムが用いられていたことがあります(現在はカゼインは含まれていません)。
この抗生剤を飲んだ牛乳アレルギー患児がアナフィラキーショックを起こした例が報告されています。
また、麻疹や風疹などのワクチンには、安定剤としてゼラチンが含まれていることがあります。
このゼラチンがしばしばワクチンアレルギーを起こすことがあります(今はゼラチンは添加されていません)。
インフルエンザ、麻疹、風疹などのワクチンは、鶏卵を原料として製造されています。
卵アレルギー患者にこれらのワクチンを接種すると、頻度は高くありませんが、アレルギー症状が現れることがあります。
これらのワクチンは、卵に強いアレルギーがあるとき、かなりの割合で卵を含んだ加工品を食べられるようになってから、ワクチンを接種するように指導しています。
卵に非常に強いアレルギーがあり、卵を完全制限しているときは、大きな病院のワクチン外来を受診して、ワクチンを薄めた抗原液を用いて皮内テストを行い、強い症状が出ないかどうか確認してから、ワクチンを接種してもらうのが安全です。
(8)食物アレルギーの治療
アトピー性皮膚炎は、患児の成長によって徐々によくなっていく病気です。
そのためにいたずらに食事を制限して、成長に影響を及ぼすことは好ましくありません。
本当に強いアレルギー症状がある食物は制限した方がよいと考えられます。
というものの、むやみに制限を続けるのは患者の日常生活に支障(たとえば外食、給食や総菜の購入ができないなど)があるだけでなく、幼稚園や小学校などで集団生活する場合、誤ってアレルギーのある食品を食べないか絶えず心配することにもなります。
(食物制限解除についての論文についてはこちらをどうぞ)
なお、卵アレルギーなど食物アレルギーの強い患児は、秋から冬にかけて風邪をひいたとき喘息様症状に注意して下さい。
ダニ、ハウスダスト、犬・猫などの吸入アレルゲンが陽性になってくると、ますます気管支喘息が発症しやすくなります。
アレルギー性鼻炎を風邪と間違えないようにしましょう。
2. 小児期以降の食物アレルギー
乳幼児の食物アレルギーは、多くは成長するに従ってよくなります。
ところが、乳児期に食物アレルギーがなく、小児期以降に初めて登場した食物アレルギーは治りにくい傾向があります。
成人の場合、むしろ少しずつアレルギーを起こす食品が増える例が多いようです。
(1)感作
特定のアレルゲン(抗原)でアレルギーが作られることを感作(かんさ)といいます。
そんな感作が抗原を吸い込むことで起きたとき、経気道感作といいます。
また、抗原が皮膚から浸入することでアレルギーができたときは、経皮感作といいます。
抗原を食べることでアレルギーが成立したときは、経口感作といいます。
妊娠中、抗原が母親の胎盤から侵入してアレルギーが成立したときは、経胎盤感作と呼ばれます。
また、母の母乳を通じて起きたときは、経母乳感作といいます。
(2)免疫寛容(トレランス)
本来成立しているはずの免疫寛容・トレランスが、なぜその食物では破綻(はたん)しているのか考える必要があります。
あるいは、何がそんな破綻を招いたのか考える必要があります。
食物アレルギーは、食物を摂取することで腸管免疫が働いて、成長と共に少しずつ軽減します。
ということは、胃腸などの粘膜の防御機構に異常があり(たとえばIgA抗体の低下)、腸内細菌に異常があると、うまく腸管免疫が働いていません。
小児期に再び卵・牛乳・小麦のRAST値が上昇したり、なかなか食物のRAST値が下がらない患者さんがいます。
そんな子供たちはいつも便秘であったり、下痢や軟便を繰り返していることが多いのです。
そんな腸内細菌の異常を何が招いたかというと、結局のところ、風邪などを繰り返すために、そのたびに処方された抗生剤が正常な腸内細菌を殺してしまったということです。
近年、アレルギーは腸内細菌の異常が原因という意見が多くなっていて、ヨーグルトなどのプロバイオティクス、糞便移植などによる治療が試みられています。
また、OASなどはしばしば強いアレルギー性鼻炎や花粉症を伴っていること、IgG抗体が低下している患者さんが多いことを考えると、結局は、耳鼻咽喉科で処方されたステロイドの内服が破綻のきっかけかもしれません。
食物が消化管以外の所から体内に侵入すると、しばしばその食物に対してアレルギーが作られます。
パン屋さんに勤めて、小麦や卵白粉を吸いこんでいるうちにそれらのアレルギーになり、職場に行っただけで喘息やじんましんが生じ、そのうちに食べてもじんましんができるようになった例があります。(経気道感作)
同じようなことは、米屋さんの米アレルギーでもみられます。
スシ職人が魚を触るとかゆくなり、手の湿疹がどんどんひどくなる例もあります。(経皮感作)
化粧品やセッケンにいろんな天然のタンパク質を入れて、自然のものだから安全と大々的に宣伝している製品がたくさんあります。
植物にアレルギーがあれば、そんな植物を体に塗っているようなものです。
本来、食物に対してアレルギーが起きないようにしている(免疫寛容・トレランス)のは腸管免疫です。
腸管以外のところ、皮膚や肺などから抗原が侵入すれば、そんな抗原に対してアレルギーができて当然のことかもしれません。
(3)口腔アレルギー症候群(OAS)
リンゴやモモを食べると、口の回りが真っ赤になるような患者さんがいます(口腔アレルギー症候群oral allergy syndrome OAS)。
果物のアレルギーは、たいていは生のもので起こります。
そんな患者さんでも、リンゴを加熱した缶入りのリンゴジュースやアップルパイでは何も起こらないことがあります。
OASはじんましん型の反応で、症状がつよければ、口囲だけでなく、目が腫れたり、顔全体や全身にじんましんできたり、呼吸困難・アナフィラキシーショックまで起きることがあります。
運動や非ステロイド系の抗炎症剤(痛み止め)の内服で、さらに症状が強くなります。
慢性じんま疹と同様に、女性は生理前から生理中にかけて悪化し、睡眠不足などのストレスで悪化します。
花粉は受粉して大きくなると、果物になります。
果物のアレルギーがあるということは、果物をつくる花粉にもアレルギーがあるということです。
OAS患者さんは、しばしば樹木抗原に対して強い花粉症・アレルギー性鼻炎(スギ・ヒノキ花粉症だけでなく、特にシラカンバ・ハンノキ・ヤシャブシ花粉症)を合併しています。
ブナやコナラなどの広葉樹のRAST値もしばしば陽性になっています。
ブナ科の花粉は4月~5月に飛散し、ヒノキ花粉が終わっていても花粉症の症状が出ます。
連休を過ぎて、山に近い公園にハイキングに行く時は、必ずマスクとアレルギー用メガネを着用しましょう。
OASは、モモ、サクランボ、リンゴ、ナシ、ウメなどのバラ科の果物、メロン・スイカなどのウリ科、キーウィ・パイナップルなど針状結晶を含む果物、ピーナッツなどのナッツ類、マンゴ・ピスタチオ・カシューナッツなどのウルシ科などに多いようです。
魚介類や香辛料などで起きることがあります。




(4)食物依存性運動誘発性アレルギー(FDEIA)
食後、1、2時間過ぎて運動したとき、アレルギー症状(じんましん、喘息、アナフィラキシーショック)が出現する疾患があります。
食物依存性運動誘発性アレルギー(Food dependent exercise induced anaphylaxis FDEIA)と呼ばれています。
パン・お菓子など小麦の入った食品が原因のことが多いですが、他にいろんな食品でも起こります。
小麦のときはω5-グリアジンがしばしば関与しているといわれます。
FDEIAの症状は、パンやパスタを食べて1~2時間後、体育授業でバスケットボールしたところ、全身にじんましんができた、喘息発作のような呼吸困難がおきた、アナフィラキシーショックがおきた、などという例です。
運動の程度は、マラソンのような過激なものでないと症状がでないものから、少し歩いただけでアナフィラキシーショックを起こしたようなものまで様々です。(学会報告)
入浴などの血行や体温が上昇するようなことも危険です。
小麦の種類によって、FDEIAの程度が変わることがあります。
日本製の小麦は大丈夫ですが、外国産の小麦で症状があるという患者さんもいました。
| 植物アレルゲンとしてのプロテインファミリー(頻度の多いものから順に) 1. プロラミンスーパーファミリー・・栄養貯蔵、生体防御能 2. プロフィリン・・細胞骨格成分 3. クピンスーパーファミリー・・・栄養貯蔵 4. Bet v1関連蛋白・・・生体防御能 |
小麦の他に、ピーナッツやクルミなどのナッツ類、魚介類などでも同様の症状が起きることがあります。
私は胚芽米でこれを起こした患者さんを入院させて精査したことがあります。
慢性じんま疹やOASと同じように、特に、疲れて、風邪など体調がよくないとき、頭痛などで痛み止めをのんでいるようなとき、症状が強くなる傾向があります。
運動で誘発されるアレルギーには、他に気管支喘息や、もしかするとアレルギー性鼻炎・アレルギー性結膜炎などもあります。
FDEIAの治療は、アナフィラキシーショックなどひどい症状がでるときは、小麦などの原因食物を除くしかないかもしれません。
それほど症状がひどくなければ、昼間、運動したり体を動かすことを止められない患者は、朝食や昼食に小麦の入った食品をとるのは止めて、あまり動かない夕食に小麦の加工品を食べることです。
H1受容体をあらかじめ抗アレルギー剤でおおっておく予防内服も、多少効果があるかもしれません。
子供の食物アレルギーに対して、わざと問題食品を食べさせて、免疫寛容・トレランスを導く方法が成立します。
しかし、思春期以降初めて登場した食物アレルギーについては、すべての食物に当てはまるわけではありませんが、免疫寛容を導入するのは難しいことが多いようです。
むしろ、間違って食べて危険なこともあります。
そうはいうものの、モモのアレルギーができてくれば、もしリンゴが大丈夫なとき、リンゴについてはむしろ積極的に食べて慣れておいた方がよいこともあります。
食物アレルギーについては、食べた量や濃度も関係します。
加工品は大丈夫でも、現物を食べると症状がでる場合もあります。
蜂アレルギーのように、一度ショックが起きても、その後は強い症状が出にくいこともあります。
(5)アレルギー反応のいろんな関係
同じジャンルのものは、程度に差がありますが、共通して症状が現れることがあります。
たとえば、バナナアレルギーがあると、ゴム、すなわちラテックスアレルギーを伴っている場合があります。
エビ・カニのアレルギーがあると、それらをエサにするイカ・タコも、食べられないことがあります。
たいていは、ダニや虫のアレルギーも合併しています。
ただいつも食べていると症状が出にくいことがあります。
日常エビフライなどで食べているエビよりも、たまにしか食べないカニの方が食べるとアレルギー症状が現れることが多いようです。
クルマエビにもいろんな種類がありますが、出やすい種類と出にくい種類があります。
| マダニと牛肉アレルギー アメリカからの報告ですが、マダニに刺された患者に牛肉アレルギーができることがあります。 同様のことが、日本でも日本紅斑熱を媒介するフタトゲチマダニでも起きるといわれます。 さらに、牛肉アレルギーだけでなく、豚肉や羊肉、カレイ魚卵とも交差アレルギーがある場合があります。 このアレルギーの原因抗原として、α-gal (galactose-α-1,3-galactose)という糖鎖の存在が明らかになっています。 また、驚くべきことに、抗がん剤のキメラ型分子標的薬(キメラ型抗体はマウスとヒトの両者の部分で構成されている)セツキシマブの点滴で起きるアナフィラキシーショックがマウス由来のα-galによることが明らかになっています。 マダニの消化管にα-galが存在することがわかっています。 α-gal特異的IgE抗体を持っていると、多くは牛肉に対するIgE抗体が上昇していますが、上昇しているからといってそんな患者に牛肉を食べても必ずアレルギー症状があるとは限りません。 むしろ、牛肉を食べても何も起こらない患者が多いようです。 そんな患者さんでも、他の獣肉でアレルギーが起きたり、セツキシマブのような薬剤はとても危険といわれます。 ちなみに、私自身、牛肉のIgE抗体(RAST)が陽性(ときに高値)の患者さんを多数みていますが、今のところ牛肉を食べてじんま疹やアナフィラキシーショックなどのアレルギー反応が起きた患者さんは経験していません。 もちろん見逃している可能性は充分あります。 アレルギー反応が数時間後に現れる遅発型のために気がついていない場合があります。 いつも食べているといつも症状があるために、トレランスなどの何らかの「慣れ」が成立している可能性もあります。 いずれにせよ、検査異常に留意しつつも、ひどい症状がなければ、そのまま食べるように指導しています。 |

和歌山市市営魚市場に勤務している患者さんからもらったテラノーバ型のアニサキスです。
アイナメで見つけたものを持参されました。
ちなみにイワシやサバのアニサキスはもっと小さく白い寄生虫です。
魚介類を食べてじんま疹ができることがありますが、それが出たり出なかったりすることがあります。
検査しても、魚やエビ・カニにはアレルギーがないときは、魚介類の寄生虫アニサキスを疑う必要があります。(学会報告)
もともとサバなどの青魚でじんま疹ができる患者さんは、しばしばこれが原因である場合があります。
アニサキスは線虫類の一種で、回虫やギョウ虫の仲間です。
クジラやイルカなどの海産ほ乳類が、終宿主です。
第2中間宿主のイワシ、アジ、サバ、サケなどの魚類、イカやエビの腸管の中に住みついています。
腸管の壁を破って魚介類の筋肉に入り込むことがあります。
幼虫の体長はおよそ2~3cmですが、とぐろを巻いていたりすると、気がつかないかもしれません。
魚の血管と間違えることもあります。
もともと普段からそんな魚介類を生で食べる患者さんに多く見られます。
最初は胃アニサキス症としてひどい胃腸症状から始まります。
内視鏡でのぞくと胃壁にアニサキスが頭を突っ込んでいる姿が見られ、内視鏡で切除してもらいます。
古くなると、死んだアニサキスの回りに肉芽腫(にくげしゅ)ができます。
こんなときアニサキスに対するIgE抗体ができていると、もう一度アニサキスを食べて、それによるアレルギー反応が生じます。
アニサキスアレルギーがあると、たまたま生きたアニサキスが胃壁に入り込むと、強烈なアレルギー反応が胃の中に起きます。
ひどいときは、アナフィラキシーショックが起きることがあります。
じんま疹は、加熱して死んだアニサキスでも、ミンチにされてハンバーグになったものでも起きます。
アレルギーができている食物以外の抗原を食べて、アレルギー症状を起こした患者さんがいます。
たとえば、古いお好み焼き粉の中でダニがいつのまにか増えて、それを食べてひどいじんましん・ショックを起こした例が、多数例報告されています。
スギ花粉入りの食品を食べて、テニスをしたらショックを起こしたスギ花粉症の女の人の例も報告されています。
カビのついた食品を食べてじんま疹ができた患者さんもいます。
抗原は多くはタンパク質に分類され、たいていは加熱すると高次構造が変化します。
そうなると、抗原性が失われることが多く、OASが加熱した果物では起こりにくいというのは当然の結果です。
お好み焼きに含まれたダニでアレルギーを起こしたのは、調理過程で十分加熱されていないことも関係しています。
そんなことは中国旅行でもしなければ起こらないことかもしれませんが、アレルギー反応を起こす犬や猫を加熱不十分で食べるのは危険です。
アレルギー症状は必ずしも皮膚に現れるとは限りません。
腹痛や嘔吐、下痢だけのこともあります。
頭が痛いとか、体がだるいとか、めまいや耳鳴りがするといった症状のこともあります。
これらは、アレルギーが腸管内、脳の中、耳の中に起きているだけです。
ただ呼吸困難や顔面蒼白・血圧低下などのショック症状(アナフィラキシーショック)は非常に危険です。
安全なところに頭を低くして寝かせて、急いで救急車を呼んだ方がよいと考えられます。
冷や汗、呼吸困難感(息苦しさ)、めまい、血圧が下がった感じ、心拍数が増えた感じ(どきどきすること)、意識を失いそうな感じがあれば、不安になり、あせって、動き回るのは危険です。
エピペンを携帯していれば、それを皮下注射した方がよいでしょう。
このような強い症状ではなく、軽い蕁麻疹程度ならば、できるだけ安静にして、抗ヒスタミン剤を飲ませておけば、2、3時間以内に自然に収まります。
食物アレルギーの症状が出ているのに、走り回ると症状を強くするだけです。
食べたものを嘔吐することも多く、それでのどを詰まらせたり、嘔吐物が肺に入らないように注意して下さい。
とにかくあまり強い症状を出さないようにするのが重要です。
というのは、強い症状が出ると、どうしてもステロイドの点滴が必要になるからです。
一般に、じんましん型(他に喘息、アレルギー性鼻炎など)のⅠ型アレルギーが登場すると、アトピー性皮膚炎は軽くなってきている場合が多いようです。
一種のアレルギーマーチです。
私自身、湿疹のひどい患者さんについては、鼻炎やじんましんが悪化するのを待っているところもあります。
逆に、鼻炎に対して、短期だから大丈夫といわれて、セレスタミンなどのステロイド内服していると、アトピーを誘発することがあります。
| 吸血鬼がニンニクが嫌いなのはニンニクにアレルギーがあるため? スティーブン・キング(Stephen King)の小説「呪われた町 'Salem's Lot」の中で、ジミー・コディという医師がそんなことを言っています。(集英社文庫、永井淳訳、下巻p211-212) 少なくとも、聖書にニンニクが吸血鬼を追い払う効果があるとはどこにも記載されていないとも述べています。 |
3. 食物アレルギーを伴った乳幼児アトピー性皮膚炎の食物制限の問題点
乳幼児アトピー性皮膚炎は、かなりの割合で食物アレルギーを伴っています。
たとえば、生後8カ月の患者では、大体70%に卵アレルギーがあります。
何故患者が食物制限をするかというと、
●食べると発疹(蕁麻疹、湿疹?)ができる
●ときにショックにもなる。
●制限することで、食物アレルギーが改善される?
ということになります。
?は多少とも疑わしいことを表しています。
さらに、疑わしいことを上げるなら、まだ、全く食べたことがない食べ物(たとえば卵)で湿疹ができるのか、という疑問があります。
小児科の先生ならば、それは母親の母乳に含まれているからだと言うかもしれません。
しかし、母乳を検査しても、確かに卵に対するアレルギーを作る(感作する)程度の量はともかく、患者の症状に影響を及ぼすほど卵アレルゲンは含まれていません。
完全な人工乳の患者でも、卵アレルギーが、母乳とほとんど変わらない割合で出現します。
人工乳の中に卵が含まれているからだとか、それは人工乳、すなわち牛乳アレルギーのせいだと言われたりします。
そこで普通のミルクをアレルギー用に変えるのですが、そうしても少しも湿疹がよくならないと、今度は離乳食のせいと言われます。
湿疹が離乳食を始める前から始まっているにもかかわらずです。
こんなふうに、食物アレルギーにはいろんな矛盾が存在します。
それでも患者は卵を食べると発疹が出るために、なかなか食べられないのは事実なのです。
食物を制限していて、湿疹が自然の経過でよくなればよいのですが、時としてちっともよくならないこともあります。
そんなとき、母親は、
●アトピー性皮膚炎の原因は食事で、制限すればよくなるはずだ。
●これだけ制限しているのに何故良くならないのか。
●悪くなっているのは離乳食で何か食べさせているせいだ。
と、あれこれ思い悩み、湿疹がよくなれば、
●良くなってきたのはきっと食物を制限しているせいだ。
●前と比べてこんなに良くなっているから、制限しているものを食べさせるのが怖い。
と、心配することにもなります。
乳幼児のアトピー性皮膚炎では、ある程度食物を制限するのは仕方ないかもしれません。
それが、1歳を過ぎて、相変わらず食べられない状態が続いていると、子供の将来がだんだん心配になってきます。
食物の制限を続けていると、
●食事の内容が制限される。
●ときに栄養障害を招く。
●外食や社会活動が制限され、QOL(Quality of Life)の障害になる。
●制限された食物は嫌いになる傾向がある。
●誤って摂取したとき、厳格に制限している食物ほど強い症状が現れる。
と、いろんな不都合が生じてきます。
患児を持つ母親が、
●湿疹が良くなっているから、できれば普通に食べさせたい。
●兄弟がいるから、
制限食が面倒だから、
メニューが限られるから、
患者が何でも食べたがるから、
間違えて食べると怖いから、
幼稚園・学校に上がるから、
友達が食べていて自分が食べられないとストレスがたまる(可哀想だ)から、食事制限を解除したい。
●制限しても症状が良くならないなら、むしろ制限を解除したい。
と考えるのは当然のことと思われます。

Copyright © 2003 Endou Allergy clinic All Rights Reserved